アスリートは様々な原因でケガをします。ケガと言っても様々で障害と外傷でも同じケガです。いわゆる腰痛はほとんどが障害です。障害はほとんどが身体機能の低下などが原因になります。
腰痛の多くは、筋・筋膜性腰痛、椎間関節性腰痛、仙腸関節性腰痛、椎間板性腰痛が主な病態であり、脊柱に加齢性の変形性変化が生じていないアスリートは機能的障害が多く、腰痛の原因を画像所見でとらえることは困難です。そのため受傷時の状況、脊柱所見、疼痛誘動作などの痛みの原因となる証拠を集めて総合的に評価・診断します。
それでは代表的なアスリートの腰部障害について解説していきます。
目次
伸展型腰痛(椎間関節性腰痛、椎弓疲労骨折、棘突起インピンジメント障害)
スポーツ活動において腰を反らす動作を繰り返すことによって腰椎椎間関節に負荷が加わり、関節障害として腰痛となります。また骨が未成熟な成長期であれば疲労骨折が生じ、進行すると腰椎分離症となります。また比較的まれな病態として、反らす動作によって隣接する棘突起どうしが接触し、炎症を引き起こし、棘突起インピンジメント障害としての腰痛を発症します。
身体を反らす際に、骨盤の後傾や胸椎・上位腰椎の伸展可動性が制限されていると、下位腰椎(おへそ辺り)が反りすぎてしまいます。このためハムストリングス、腸腰筋の柔軟性低下による股関節伸展可動性の低下、胸椎・胸郭の伸展可動性低下、オーバーヘッドスポーツにおいては肩甲帯の機能低下も発症の原因となる。また体幹深部筋の機能が低下することによっても下位腰椎が反りすぎてしまいます。(図①)
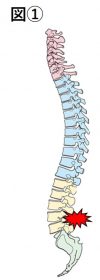
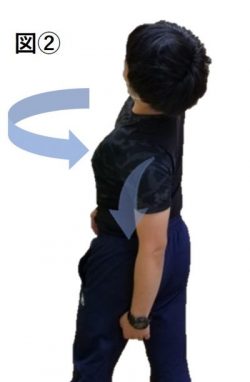
多くは腰を反らす、捻る動作によって生じる場合は本障害を疑います。よく見られる疼痛動作は腰を反らした時のみの疼痛は棘突起インピンジメント障害、腰を捻り天井を見るように反らした際(ケンプ肢位)の疼痛を認める場合は腰椎疲労骨折などを疑います。(図②)
腰椎分離症は初期に適切に対処することで治っていく骨折です。早期に適切にその病期を診断する必要があります。MRIで鑑別することができます。分離症初期は骨折部位に高信号が認められ早期診断に有用です。また椎間関節障害や棘突起インピンジメント障害によって障害局所に炎症を生じることで、MRIで高信号変化を呈することがあります。
偽陽性な所見も疑われるため症状と併せた総合的な判断が必要です。椎間関節障害や棘突起インピンジメント障害の確定診断には、障害推定部位へのブロック注射による疼痛軽減効果によって判断します。伸展型腰痛に対する対処としては障害部位への負荷を減ずるために胸椎胸郭の可動性向上、腸腰筋、大腿直筋のストレッチ、体幹深部筋機能向上などのアスレティックリハビリテーションが行われます。
| 👉身体を反らせると腰が痛い。それ椎間関節腰痛かもしれません。その原因と改善方法を徹底解説! |
椎間板性腰痛
椎間板は加齢などの原因により変性し、衝撃吸収能力の低下によって負荷が加わることで損傷が生じます。この損傷部位の修復しようとして神経・血管が侵入し、その結果として痛みを感じるようになります。また椎間板内圧の上昇に伴って刺激されることで椎間板性腰痛を発症すると考えられています。
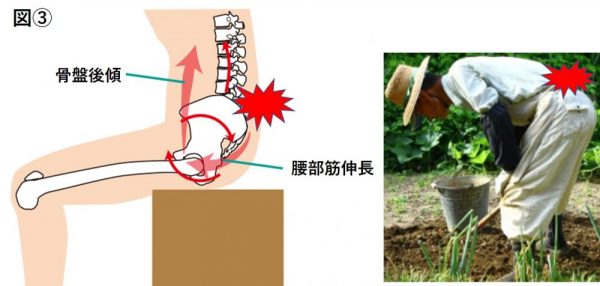
椎間板内圧が上昇する動作として、前屈動作やスクワットなどのしゃがみ込み動作が挙げられ、この際にハムストリングスの柔軟性低下や股関節の屈曲可動性の低下によって骨盤の前傾が妨げられると、前屈時に下位腰椎に負荷が集中し、椎間板への圧力が高まります。また体幹深部筋の機能低下によって腰椎柱の安定性が低下することも椎間板内圧上昇の原因となります。
椎間板内圧が上昇するエピソードとしては前屈動作、しゃがみ込み動作、骨盤後傾位(腰が丸まった状態)での座位、くしゃみ、いきみなどが挙げられ、これらの誘発動作で増強する腰痛は椎間板性腰痛を疑います。そのため前屈時痛と前屈制限を呈します。(図③)
MRI所見にて椎間板変性を認めることが多いが、変性を伴わずに髄核の後側方移動の所見から線維輪の損傷を疑わせます。脊柱所見などと一致する画像所見を認める場合には椎間板性腰痛と診断できます。
椎間板内へのブロック注射による確定診断を行うことが確定診断とされますが、椎間板への針の刺入は椎間板変性を促進させるリスクが有ります。そのため手術適応を決めるなどの目的以外で実施されることは少ないです。
椎間板性腰痛は損傷部位の修復によって一旦症状が軽減しても、椎間板内圧を上昇させる動作を行うことによって再発を繰り返し、最終的には椎間板ヘルニアに進展することが危惧される。そのため、ハムストリングスのストレッチ、股関節屈曲可動性確保、体幹深部筋群や大殿筋の機能を高めることが求められます。
仙腸関節障害
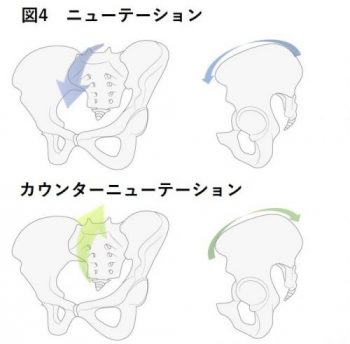
仙腸関節は仙骨と腸骨を強固に結合する関節であり、その可動性は数度とされています。仙骨が腸骨に対して前傾する動きはニューテーション、後傾する動きはカウンターニューテーションと呼ばれ、身体の前屈動作時に骨盤に対して脊柱・仙骨が前傾すれば仙腸関節にはニューテーション負荷が加わり、身体の伸展動作によって脊柱が骨盤に対して後傾することによって仙腸関節にはカウンターニューテーション負荷が加わります。
このような負荷の繰り返しによって後仙腸靭帯(仙骨と腸骨をつないでいる靭帯)に微細な損傷が生じ、その修復機転として疼痛を感じるようになります。また下肢を前後開脚しての身体伸展動作やしゃがみ込んでの前屈動作を行う際には、骨盤が固定された状態での前屈、伸展動作を行うことによって仙腸関節にはより大きな負荷が加わります。(図④)
実際にアスリートの仙腸関節障害の調査結果ではフェンシングや卓球などの開脚を強いられる競技にその頻度が高いと報告されています。
仙腸関節障害は疼痛部位を示指で示すように指示することで仙腸関節付近を指す場合には本障害を疑います。また関連痛として鼠径部痛や、臀部痛、下肢痛を呈することも多いです。
ニューテーション型であれば前屈時痛を、カウンターニューテーション型であれば伸展時痛を認めるため、脊柱所見のみでは他の病態と仙腸関節障害の鑑別は行えないが、そのタイプを評価することは出来ます。
仙腸関節への負荷を加えることによる疼痛の再現を診る、パトリック test(股関節開排強制)、ゲンスレン test(腸骨回旋強制)、アクティブ SLR test(腸骨回旋強制)などが挙げられます。仰向きで下肢を伸展させて自分の力で挙上させること(アクティブ SLR)によって腸骨には回旋力が作用し、仙腸関節に負荷が加わりカウンターニューテーションタイプの障害では疼痛が再現される。
仙腸関節障害では下肢にもしびれや疼痛を伴うことがあるため椎間板ヘルニアとの鑑別が重要です。椎間板ヘルニアによる神経根の圧迫や絞扼によるSLRテスト陽性所見と異なり、仙腸関節障害の場合には他動的にSLRさせる際には疼痛が再現されないので鑑別できます。(図⑤)

画像検査によって異常所見を認めることは少ないですが、アスリートなどではMRI画像によって、後仙腸靭帯の高信号変化や仙腸関節の軟骨下骨の浮腫像を認めることがあります。
本障害の診断には後仙腸靭帯部へのブロック注射による効果判定が用いられ、治療効果も期待されます。
仙腸関節障害は腰痛が一旦軽減しても、日常生活動作によって障害部位が刺激されることによって腰痛を繰り返し、慢性化していく傾向があるため、その発症予防対策としては各タイプの疼痛発症機序を理解した運動療法や日常生活動作の指導などが求められる。またいわゆる骨盤ベルト等のコルセットを用いた仙腸関節の安定化対策も用いられている。運動療法としては仙腸関節を安定させる作用を持つとされる腹横筋や多裂筋の賦活化や、骨盤周囲筋のストレッチが行われる。
| 👉仙腸関節障害と腰痛 原因、症状、ストレッチ等の治し方 |
筋筋膜性腰痛、筋付着部障害
体幹筋群と筋膜は脊柱を支えつなぎとめています。脊柱を支えるための張力調節機能を持ち、その機能によって脊柱の支持や運動が行われている。このため姿勢を保持する際にも張力は生じ、なんらかの運動の際に脊柱の安定した動作を行わせるために体幹筋群は複雑に活動し、特に動作を止める際には遠心性の筋収縮が生じ、筋筋膜とその付着部には大きな負荷が生じ痛みに変化していきます。
また炎症によって筋膜の線維化が生じ硬くなり、筋膜間の滑走性が障害されます。この様な機序で発生する筋筋膜由来の疼痛はmyofascial pain syndrome (MPS)と呼ばれ、筋筋膜性腰痛の主因と考えられています。近年普及している超音波診断装置(お腹の赤ちゃんを見たりする機械)を用いて生理食塩水などの薬液を注入し筋膜リリースするハイドロリリースが普及しています。筋膜の癒着部位への薬液注入によって筋膜間の滑走性を獲得させ、症状改善を見ていると推察されています。
筋筋膜性腰痛は立ち上がり動作時や姿勢変換などの動作の途中に生じることが多く、痛みの部位が広範囲で漠然としていることが特徴です。
前屈の途中や、障害筋への短縮負荷や伸展負荷によって疼痛が誘発されます。おそらく筋筋膜の滑走性障害を伴う際には筋を圧縮する方向への負荷によって疼痛が再現されると考えられます。(図⑥)
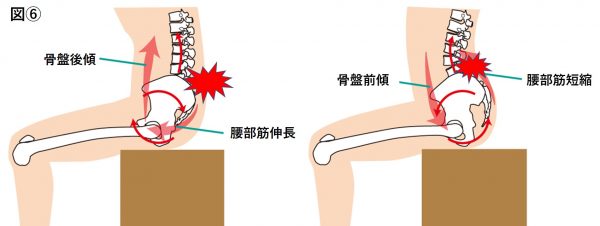
画像所見で特異的な所見を得ることは少なく診断的価値は無いですが、上記で説明した超音波画像診断装置を用いて、筋間の滑走性の低下を評価することが行われており、同部位へのブロック注射や液体注入による疼痛軽減効果によって機能的に評価・診断が行われます。
これらの筋筋膜由来の障害に対しては電気治療、薬、湿布薬、鍼灸、マッサージ等の介入が有効であり、代替医療としても普及しているが、障害発生の原因への対処方法としては、障害された筋の過緊張を緩めるためのモーターコントロール指導が求められます。
以上がアスリートによく起きる腰痛になります。
理解しないで治療にあたればそれは治癒を長引かせるだけでなく、不要な手術につながることも考えられます。理解した状態でのストレッチなどのケアや治療が一番の近道です。
参考:腰痛とは? Dr.KAKUKO Sports Clinic














